DD siehe Extremitätenschmerz – Cave LAE
Anamnese
- S: Typisch TVT (dumpf, Muskelkater-artiger Schmerz, Schweregefühl, Schwellung, Besserung durch Hochlagerung)? LAE-Sympt. (Husten, Dyspnoe, Hämoptysen, TLOC)? B-Symptomatik?
- A: Z.n. HIT? Heparin? DOAK?
- M: Hormonelle Kontrazeption / Hormonpräparate? AK?
- P: Tumor? Schwanger/Wochenbett? Rez. Aborte (Antiphospholipid)? Gerinnungsdiagnostik? CKD (DANI)?
- E: Immobilisation? Trauma?
- R: Familie (TVT, LAE, Thrombophilie)? Adipositas?
Workup
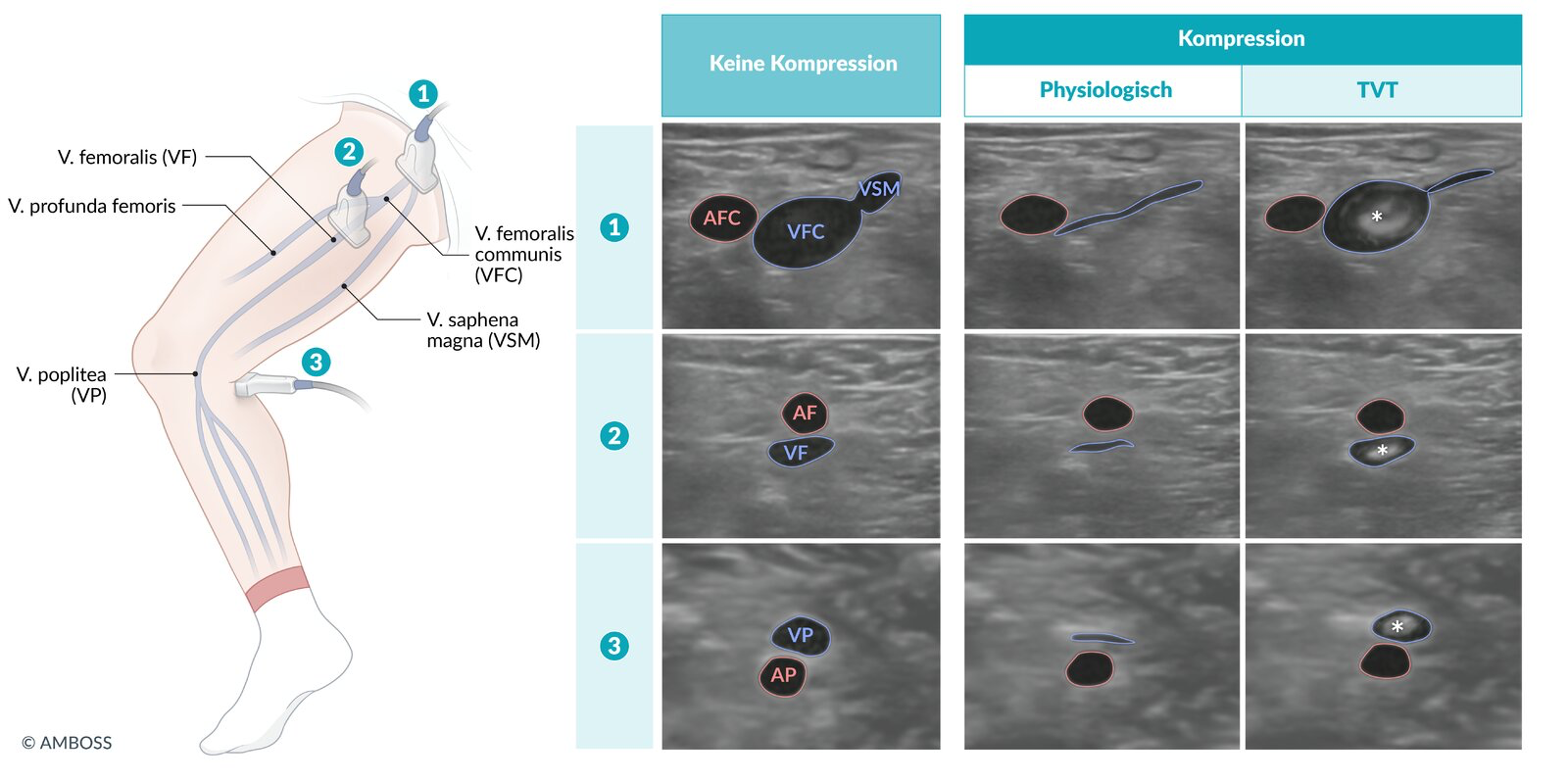
- Direkt Kompressionssonografie bei Wells-TVT ≥2 Pkt., Schwanger, V.a. Armvenenthrombose1
- Sonst D-Dimer alterskorrigiert (nur bei Wells-TVT ≤1 Pkt.) → Ausschluss oder Sono
- Zzgl. LAE? TVT diagnostiziert + klinisch V.a. LAE = gesichert, CTPA nur bei RHB/Instabil zur Evaluation Thrombektomie2
- U: VP (insb. Tachy, Hypoxie)? Beine (Ödeme, Entzündung, Fußpulse)
- Thrombosezeichen: Meyer (Waden-Kompr.-Schmerz), Payr (Fußsohlen-Kompr.-Schmerz), Homans (Wadenschmerz b. Dorsalextension Fuß)
- EKG: H.a. LAE (Tachy, RHB)?
- POCUS: Vollständige TVT-Sono (Ausschluss mögl.) oder 3-Pkt. (neg. = Vollständige Kontroll-Sono in 4-7d), ggf. +RHB?
- Labor: BGA, Profil “Synkope” + CRP, ggf. ± D-Dimer s.o.
Management Tiefe Beinvenenthrombose oder Armvenenthrombose
- V.a. Phlegmasia coerulea dolens? (kalte, livide Extremität, Hypoperfusion) → GCh-Konsil (Thrombektomie?)
- Ausdehnung: Proximal Oberschenkel sonografisch nicht beurteilbar? → MR-/CT-Venografie, großzügig +CTPA LAE
- AK: DOAK primär Apixaban 10 mg 1-0-1 für 7d, dann 5 mg 1-0-1, bei KI (Schwanger, Blutungsrisiko, Antiphospholipid) NMH Fraxiparin 0.1 ml/kg 1-0-1 s.c.
- Dauer: AK 3 Mo (passagerer RF) bis 6 Mo (unprovoziert/permanenter RF), bei Rezidiv lebenslang
- Kompressionsverband, -strumpf via HÄ, Mobilisation
Management Sonderfälle
- Thrombose Beckenvenen oder V. cava inferior
- Isoliert Muskelvenenthrombose M. gastrocnemius/soleus
- Oberflächliche Thrombophlebitis
- Ursache: Nicht varikös + nicht PVK-assoz. → Autoimmun? Vaskulitis? Tumor?
- PVK-assoz., <5 cm: Kühlung, keine AK, ggf. Octenisept-Umschläge, NSAR, liposomale Heparinsalbe
- >5 cm Länge, >3 cm Abstand zu Mündung: Kompressionstherapie bei Varikosis, Fondaparinux 2.5 mg s.c. 1x/d für 45d, alternativ OLU Rivaroxaban 10 mg 1-0-0 p.o.
- <3 cm zu Mündung tiefes Venensystem: Wie TVT, AK 3 Mo
Disposition
- Stationär:
- Becken-/Beinvenen-TVT mit Indikation Lyse/Thrombektomie
- schwere venöse Stauung / Phlegmasia coerulea dolens
- hohes Blutungsrisiko bzw. aktive Blutung
- begleitend LAE mit Aufnahmeindikation
- relativ: schwere Nieren- oder Leberinsuffizienz
- relativ: Schwangerschaft
- Progress oder Rezidiv TVT unter adäquater AK
Textbaustein Thromboseausschluss
Vorstellung/EW bei V.a. TVT # links/rechts. Hohe Vortest-Wahrscheinlichkeit (Wells-TVT ≥2 Pkt.) # ODER Geringe Vortest-Wahrscheinlichkeit (Wells-TVT ≤1 Pkt.) jedoch pos. D-Dimer. POCUS 3-Pkt-Kompressionssonografie der Beinvenen ohne H.a. TVT. ###ODER Vollständige duplexgestützte Kompressionssonografie der Beinvenen ohne H.a. TVT. Beschwerden wahrscheinlich a.e. durch ### verursacht. Empfehlungen: - Gemäß S2k-LL zunächst keine Antikoagulation und ambulante Kontrollsonografie (z.B. über radiolog./angiolog. Praxen) in 4-7 d. - Bei Auftreten von Brustschmerzen, Luftnot, Ohnmacht oder zunehmenden Beschwerden jederzeit Wiedervorstellung in unserer Klinik für Notfallmedizin.
Textbaustein Thrombose ambulant
Aktuell: Tiefe Beinvenenthrombose ###GEFÄSS links/rechts Vorstellung/EW bei V.a. TVT # links/rechts. Hohe Vortest-Wahrscheinlichkeit (Wells-TVT ≥2 Pkt.) # ODER Geringe Vortest-Wahrscheinlichkeit (Wells-TVT ≤1 Pkt.) jedoch pos. D-Dimer. POCUS 3-Pkt-Kompressionssonografie der Beinvenen mit Thrombusnachweis in # GEFÄSS. Bei fehlenden KI Initiierung von OAK mit Apixaban. Aufklärung über Adhärenz und Verhaltenshinweise (notfallmedizinische Vorstellung bei Sturz mit Kopfanprall, Bauchtrauma, Teerstuhl). Anlage Kompressionsverband. Empfehlungen: - Einnahme des “Blutverdünners” Apixaban (Eliquis®) 10 mg 1-0-1 (je eine Tablette morgens und abends) für eine Woche, danach 5 mg 1-0-1 für insgesamt mindestens 3-6 Monate. Ein vorzeitiges Absetzen ohne ärztliche Rücksprache kann lebensbedrohlich sein; besprechen Sie Einnahmepausen oder mögliche Unverträglichkeiten immer mit ihrer Ärztin. - Eine Vorstellung beim Hausarzt ist am nächsten Werktag zur Fortführung der blutverdünnenden Therapie (Folgerezepte) zwingend erforderlich, zusätzlich sollte im Verlauf ein Kompressionsstrumpf verordnet werden. - Bei Auftreten von Brustschmerzen, Luftnot, Ohnmacht oder zunehmenden Beschwerden jederzeit Wiedervorstellung in unserer Klinik für Notfallmedizin. - Bei Stürzen oder anderen Verletzungen mit starkem Kopfanprall, Gewalteinwirkung gegen den Bauch oder Auftreten von “Teerstuhl” (schwarz verfärbter Stuhlgang) unter Einnahme von Blutverdünnern muss immer umgehend eine ärztliche Vorstellung erfolgen.
Kompressionssonografie
Textbaustein Kompressionssonografie
POCUS 3-Pkt.-Kompressionssonografie Beinvenen LINKS/RECHTS: V. femoralis communis, V. saphena magna, V. femoralis und V. poplitea vollst. komprimierbar ohne H.a. Thrombose. → Keine Antikoagulation, vollst. Kontrollsonografie ambulant in 4-7d.Link zum Original
Literatur
- S2k-Leitlinie Diagnostik und Therapie der Venenthrombose und Lungenembolie
- Thrombosis Canada: Diagnosis of DVT and PE in Pregnancy
Footnotes
-
S2k-Leitlinie Diagnostik und Therapie der Venenthrombose und Lungenembolie ↩
-
ESC 2019, S2k Leitlinie 2023 ↩
-
Muskelvenenthrombosen der Mm. gastrognemius oder soleus haben automatisch immer Nähe zum tiefen Venensystem, daraus erwächst dennoch keine Indikation zur längeren therapeutischen Antikoagulation! Lt. LL kann eine kurzzeitige therapeutische Antikoagulation erfolgen, muss aber nicht (dann jedoch Kontrollen indiziert s. LL-Text S. 125) ↩